
Esse é um vídeo que o Dr. Amir Karam gravou explicando sobre melasma e eu precisava trazer aqui para analisar com vocês. Concordo com a visão geral apresentada e quero aprofundar pontos práticos que uso na Estética Batel para pacientes com melasma. Vou comentar em trechos-chave e dar instruções claras, passo a passo.
Sumário
- Step 1: Entender o que é melasma 😊
- Step 2: Identificar fatores que pioram o melasma ☀️
- Step 3: Plano caseiro inicial — tratar a causa e proteger a pele 🧴
- Step 4: Quando considerar procedimentos e como diminuir riscos ⚠️
- Step 5: Manutenção a longo prazo e expectativas realistas 🔄
Step 1: Entender o que é melasma 😊
O Dr. Amir Karam começa afirmando que melasma são manchas escuras, em formato de “ilhas”, causadas por melanócitos hiperativos no rosto. Eu concordo 100% com essa visão, pois na minha prática clínica de 17 anos vejo exatamente esse padrão: pigmento concentrado em bochechas, testa e acima do lábio superior.
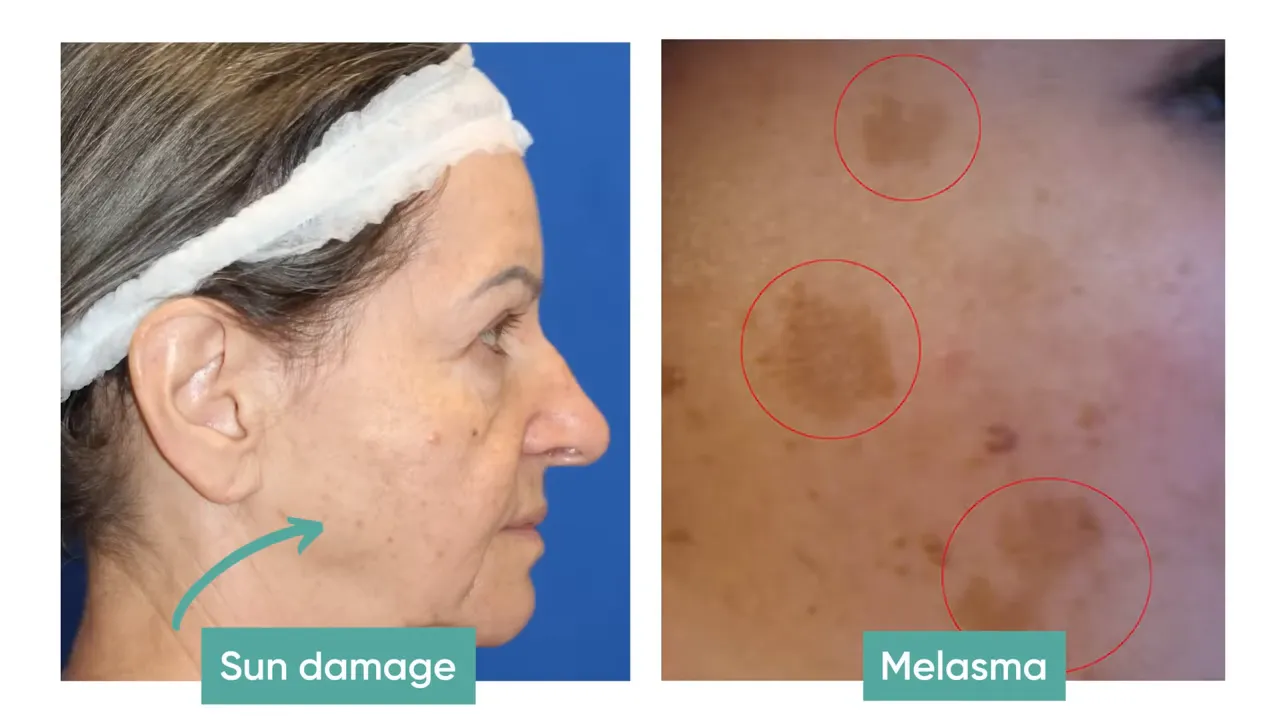
O ponto prático aqui é separar melasma de outras hiperpigmentações. Enquanto sardas e manchas solares aparecem como pontinhos dispersos, o melasma tende a formar manchas maiores, simétricas e muitas vezes resistentes ao tratamento se não for abordado de forma contínua.
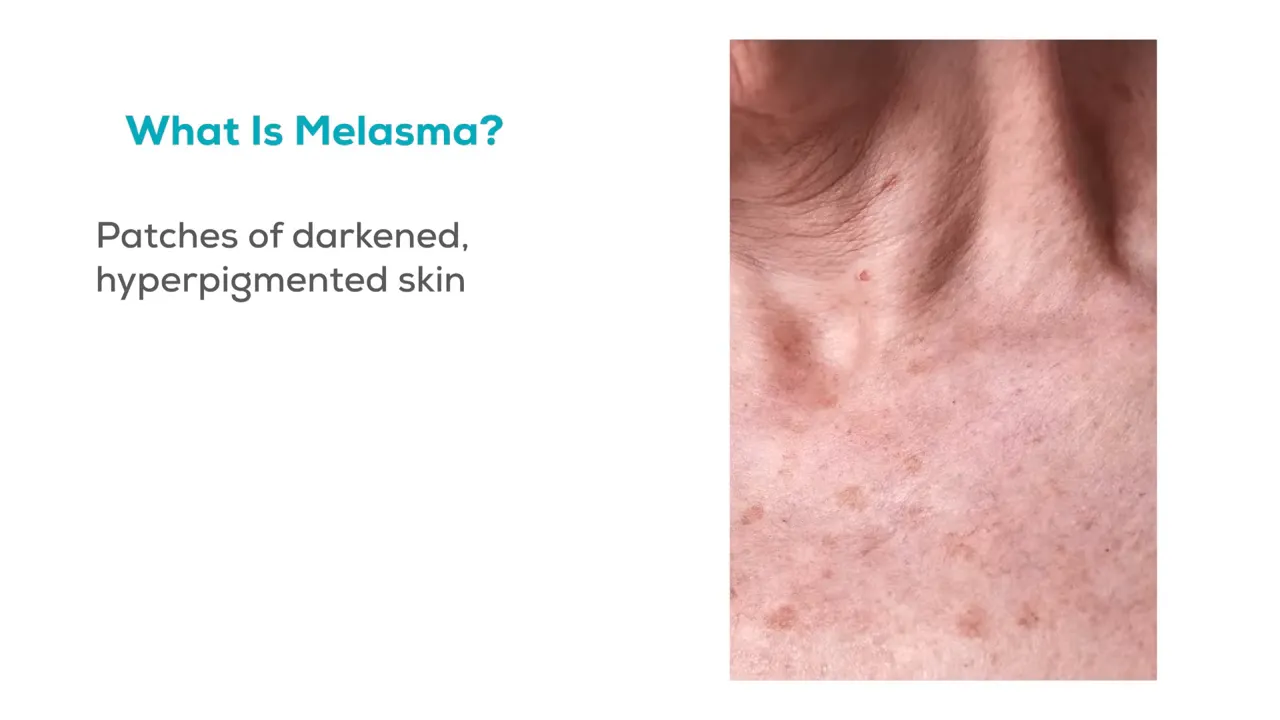
Checklist diagnóstico básico:
- Localização típica: bochechas, testa, lábio superior.
- Padrão: manchas coalescentes, frequentemente simétricas.
- História: gravidez, uso de anticoncepcionais, alterações hormonais ou histórico familiar.
Step 2: Identificar fatores que pioram o melasma ☀️
Em um ponto crucial, ele menciona que a exposição solar é a chave para agravar melasma e que outros fatores como hormônios e procedimentos inflamatórios também contribuem. É exatamente isso que defendo na Estética Batel. Na prática clinica, muitas recidivas acontecem após um período de sol sem proteção ou após peelings e lasers agressivos sem preparação adequada.

Alguns agravantes frequentes que preciso que meus pacientes entendam:
- Radiação UV e luz visível: estimulam melanócitos mesmo em pequenas exposições.
- Hormônios exógenos (anticoncepcional, reposição hormonal) e alterações endócrinas (ex.: tireoide).
- Inflamação da pele: peelings médios/profundos, lasers ablativos ou microdermoabrasão sem pré-tratamento.
- Estresse e alguns medicamentos (relatos de AINEs contribuindo para piora).
Step 3: Plano caseiro inicial — tratar a causa e proteger a pele 🧴
O Dr. Amir Karam afirma que a proteção solar e os tópicos que suprimem melanócitos são a base do tratamento. Eu concordo 100% com essa abordagem. Na Estética Batel eu começo sempre por esse “tripé”: bloquear estímulos, reduzir produção de melanina e usar ativos de manutenção.

Plano prático para fazer em casa (ordem e rotina):
- Proteção solar física diária: filtro mineral com zinco ou dióxido de titânio, FPS 50+, reaplicar a cada 2 horas se houver exposição. Chapéu de aba larga e máscara UV para passeios longos.
- Ativos de manutenção (uso contínuo): retinol (noite, iniciar com baixa concentração e aumentar), vitamina C (manhã, sob o protetor), ácido azelaico (ajuda a clarear e é tolerável para peles sensíveis).
- Produtos de “arranque” (curto prazo): hidroquinona e/ou TXA podem ser usados por ciclos curtos para acelerar resposta, sempre com acompanhamento médico. Evito uso contínuo sem supervisão por causa de riscos e rebote.
- Evitar procedimentos inflamatórios sem preparo: se for fazer laser/peel, começar pré-tratamento com hidroquinona/retinol por 6–8 semanas para reduzir risco de hiperpigmentação pós-inflamatória.
Exemplo de rotina diária recomendada:
- Manhã: limpeza suave → vitamina C → protetor solar mineral FPS 50+ → chapéu/máscara quando exposto.
- Noite: limpeza → retinol (crescer tolerância) → ácido azelaico ou outros clareadores não-hidroquinona em dias alternados.
Step 4: Quando considerar procedimentos e como diminuir riscos ⚠️
O Dr. Amir Karam alerta que lasers e peelings podem aliviar pigmento superficial, mas sem controlar a fonte podem causar recidiva ou piora. Eu concordo. Procedimentos são ferramentas, não soluções isoladas.
Regras que sigo antes de liberar um procedimento:
- Pré-tratamento mínimo de 6–8 semanas com agentes despigmentantes (hidroquinona ou alternativa) e retinol.
- Preferir procedimentos com menor risco de inflamação (por exemplo microagulhamento leve para estímulo de colágeno) em vez de resurfacing agressivo.
- Planejar manutenção pós-procedimento com proteção solar rigorosa e continuada.
- Evitar lasers ablativos em pacientes com melasma ativo sem testes prévios e preparo adequado.
Step 5: Manutenção a longo prazo e expectativas realistas 🔄
Em outro trecho, ele lembra que melasma costuma ser uma condição crônica e requer plano vitalício. Eu concordo 100% com essa visão. Aqui na clínica deixo claro ao paciente que objetivo realista é controlar e clarear, não “curar” definitivamente.

Recomendações de manutenção:
- Continuar com retinol e antioxidantes por tempo indeterminado.
- Fazer ciclos curtos de agentes potentes apenas quando necessário e sob supervisão.
- Reforçar proteção solar diariamente, inclusive em mãos e pescoço.
- Reavaliar hormônios e fatores sistêmicos se houver piora inexplicada.
Melasma tem cura?
Melasma é, na maioria dos casos, uma condição crônica. Com tratamento adequado e manutenção é possível clarear muito e manter sob controle, porém recaídas acontecem se houver exposição solar ou alteração hormonal.
Posso usar hidroquinona indefinidamente?
Não. Hidroquinona é útil como terapia de “arranque” por 3 a 6 meses, sempre com acompanhamento. Para manutenção prefira retinóides, vitamina C, ácido azelaico e agentes botânicos.
O laser resolve o melasma?
Laser pode clarear pigmento superficial, mas sem controle da fonte (proteção solar e supressão da melanogênese) o risco de piora é real. Antes de qualquer procedimento, realizar pré-tratamento para reduzir o risco de hiperpigmentação pós-inflamatória.
Quanto tempo para ver melhora com rotina caseira?
Com proteção solar rigorosa e uso de ativos como retinol, vitamina C e ácido azelaico, é comum observar melhora visível em 8 a 12 semanas; para resultados mais marcantes pode levar 6 meses ou mais.
Erros comuns que vejo e como evitá-los
- Interromper proteção solar ao obter melhora parcial. Resultado: recaída.
- Usar peelings fortes sem preparo. Solução: pré-tratamento de 6–8 semanas.
- Ficar apenas em tratamentos pontuais (laser) sem manutenção tópica diária.
- Iniciar medicamentos sistêmicos sem avaliar riscos (ex.: TXA sem checar fatores de risco para trombose).
Resumo prático: Controle do melasma = proteção solar agressiva + rotina tópica contínua para suprimir melanócitos + uso criterioso de agentes “de choque” por ciclos + procedimentos apenas com preparo e manutenção.
Para fechar, a principal lição é que o melasma raramente é resolvido por tratamentos rápidos. O sucesso vem da combinação de prevenção solar constante e uma rotina tópica bem estruturada. Se você gostou dessa abordagem técnica e transparente, venha conversar comigo na Estética Batel.
A Dra. Daniele Florencio usou este víde What you NEED to know about treating Melasma AT HOME the RIGHT way! e contou com a ajuda de IA para escrever este artigo




